Rhinite allergique saisonnière :
Comprendre pour agir, une approche intégrative et bio-mécaniste
À qui s’adresse cet article ?
Aux professionnels de santé souhaitant enrichir leur approche thérapeutique, et au grand public averti désireux de comprendre les mécanismes biologiques de l’allergie. Les protocoles présentés sont indicatifs et ne remplacent pas un avis médical personnalisé.
Temps de lecture estimé : 18 à 20 minutes
Sommaire
- Introduction – Quand le printemps devient un ennemi
- Physiopathologie moléculaire et terrain allergique
- Alimentation anti-inflammatoire : le pilier fondamental
- Micronutrition : restauration du terrain et stabilisation membranaire
- Phytothérapie : approche systémique par les extraits de plantes
- Gemmothérapie : la puissance des tissus méristématiques
- Aromathérapie : des molécules volatiles pour l’arbre respiratoire
- Mycothérapie : immunomodulation profonde par les champignons
- Calendrier pollinique et protocoles intégratifs
- Limites, contre-indications et quand consulter
- Conclusion – De la gestion symptomatique à la restauration de la tolérance
- Références bibliographiques

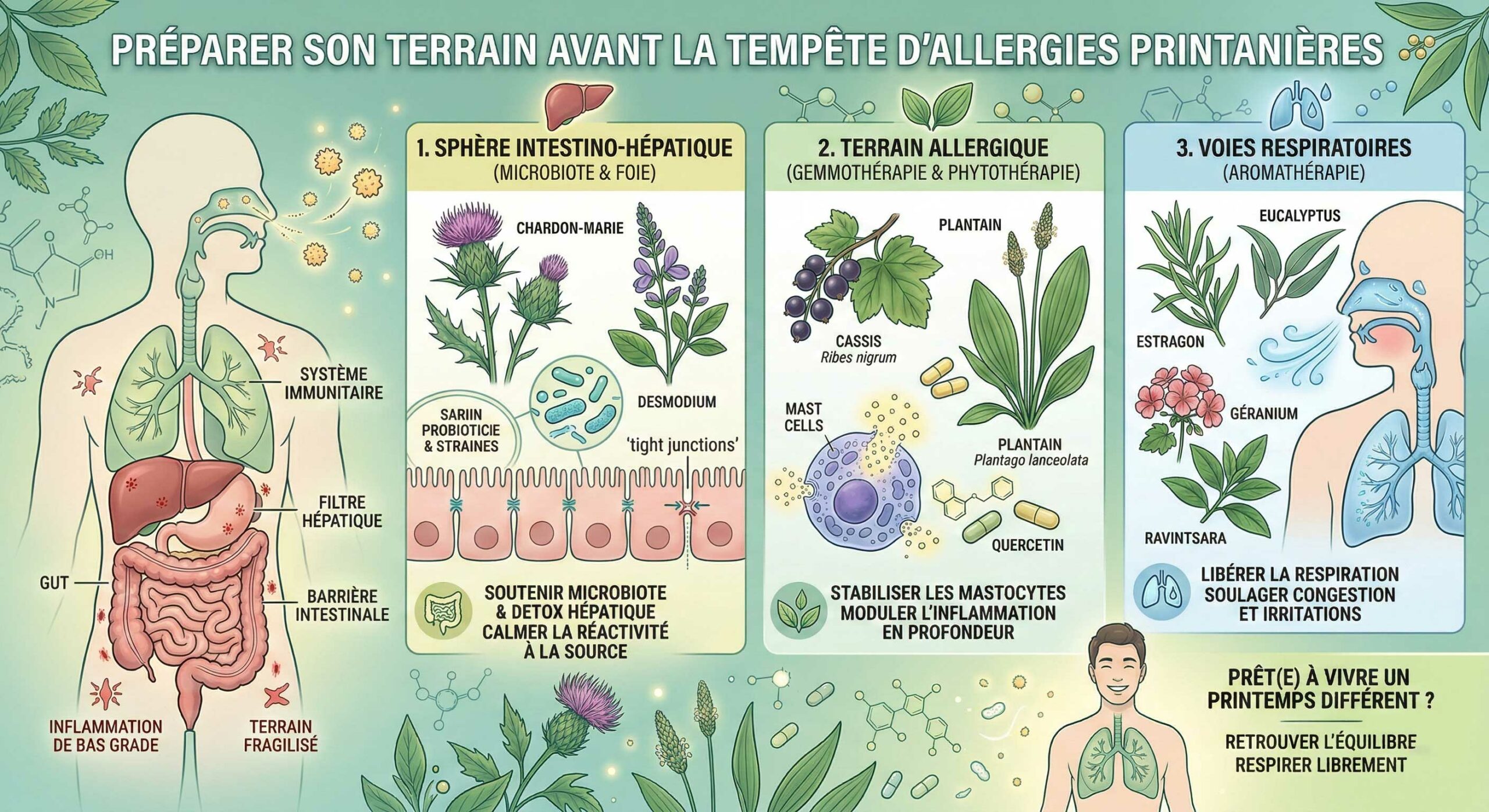
1. Introduction – Quand le printemps devient un ennemi
Chaque année, le même scénario se répète pour des millions de personnes : les premières chaleurs arrivent, les arbres fleurissent, et avec eux revient ce cortège de symptômes familiers – nez qui coule, yeux qui pleurent, éternuements en série, brouillard mental, fatigue inexpliquée, retentissement sur le sommeil et le travail. Cette répétition annuelle, souvent acceptée comme une fatalité, est en réalité le marqueur d’une dysrégulation immunitaire persistante – et donc d’une opportunité thérapeutique réelle.
La rhinite allergique saisonnière (RAS), souvent désignée sous le terme de rhume des foins, représente aujourd’hui un problème de santé publique majeur, affectant 10 à 30 % de la population mondiale selon les régions. Sa prévalence ne cesse d’augmenter, étroitement liée aux bouleversements environnementaux, à l’appauvrissement du microbiote et aux dérèglements alimentaires des sociétés modernes.
Elle constitue également un facteur de risque connu pour le développement de l’asthme – ce que la littérature désigne sous le terme de « marche atopique »
L’approche conventionnelle dispose de plusieurs outils : antihistaminiques H1, corticoïdes intranasaux et éviction allergénique pour le contrôle symptomatique ; immunothérapie spécifique (désensibilisation) pour les formes sévères, seule stratégie conventionnelle visant réellement la tolérance immunitaire. Mais cette dernière exige plusieurs années de traitement, présente une efficacité incomplète et n’est pas applicable à tous les profils allergiques. Dans tous les cas, la dysrégulation immunologique sous-jacente reste insuffisamment adressée.
C’est précisément là qu’intervient l’approche intégrative. Ce texte explore, avec rigueur scientifique, les interventions issues de la micronutrition, de la phytothérapie, de la gemmothérapie, de l’aromathérapie et de la mycothérapie, en les ancrant dans les mécanismes moléculaires les plus actuels.
L’objectif : une modulation profonde du terrain biologique pour rétablir la tolérance immunitaire – non pas en substitution de la médecine conventionnelle, mais en complément intelligent et ciblé.
2. Physiopathologie moléculaire et terrain allergique
2.1 Le déséquilibre Th1/Th2/Treg — pourquoi le système immunitaire se trompe de cible
💡 Pour les non-spécialistes
Votre système immunitaire fonctionne comme un thermostat avec plusieurs modes de réponse. Chez la personne allergique, il est verrouillé sur « alerte maximale » face à une menace inoffensive comme un grain de pollen. Comprendre ce mécanisme permet de saisir pourquoi les antihistaminiques ne font que masquer le problème — et pourquoi une approche de terrain peut changer la donne durablement.
Le système immunitaire adaptatif repose sur l’action de lymphocytes T spécialisés. En conditions normales, deux grandes orientations coexistent en équilibre :
- La voie Th1 : elle orchestre la défense contre les virus et bactéries intracellulaires, via la production d’interféron-gamma (IFN-γ).
- La voie Th2 : elle coordonne la réponse contre les parasites extracellulaires, via la production d’interleukines pro-allergiques (IL-4, IL-5, IL-13).
Chez le sujet atopique, cet équilibre est rompu : la réponse Th2 domine de façon excessive. Concrètement, cela se traduit par la production par les lymphocytes B d’immunoglobulines E (IgE) spécifiques aux allergènes — au lieu des IgG protectrices habituelles — et par un recrutement massif des éosinophiles, cellules responsables de l’inflammation tissulaire persistante.
La recherche moderne intègre une troisième famille cellulaire cruciale : les lymphocytes T régulateurs (Tregs). Via la sécrétion d’IL-10 et de TGF-β, ils jouent le rôle d’arbitres capables de freiner les réponses Th1 et Th2 excessives. Un déficit fonctionnel des Tregs est souvent le point de départ de la perte de tolérance immunologique. C’est précisément sur cet axe que les probiotiques et certains champignons médicinaux exercent leurs effets les plus profonds.
2.2 La cascade inflammatoire : phase précoce et phase tardive
💡 Pour les non-spécialistes
La réaction allergique se déroule en deux temps : un choc immédiat avec éternuements et larmoiements, puis une phase de fond plus insidieuse qui installe la congestion durable et la fatigue. C’est cette deuxième phase, souvent mal traitée, que l’approche intégrative cible le plus efficacement.
Phase précoce (0 à 30 minutes)
Au contact du pollen, les mastocytes — cellules sentinelles de la muqueuse nasale — libèrent instantanément leurs granules préformés, dont l’histamine est le médiateur principal. Résultat immédiat : vasodilatation, œdème, prurit nasal et oculaire, éternuements en rafale. C’est la phase que les antihistaminiques classiques ciblent.
Phase tardive (4 à 24 heures)
Moins visible mais plus délétère sur la durée, cette phase est dominée par la synthèse de médiateurs lipidiques issus de l’acide arachidonique membranaire. La voie cyclo-oxygénase (COX) produit les prostaglandines (PGD2), responsables de l’obstruction nasale persistante. La voie 5-lipoxygénase (5-LOX) produit les leucotriènes (LTC4, LTD4), puissants bronchoconstricteurs qui entretiennent la congestion rebelle, la toux et la fatigue chronique.
C’est sur ces deux voies enzymatiques (COX et 5-LOX) que plusieurs plantes — Plantain, Périlla, Ortie, Nigelle — exercent une action documentée, représentant un complément précieux aux traitements conventionnels.
2.3 L’axe intestin-poumon : le rôle central de la barrière intestinale
Une dimension critique souvent sous-estimée : l’épithélium intestinal exerce une influence directe sur la réactivité respiratoire. La zonuline, protéine régulatrice des jonctions entre les cellules intestinales, voit son expression augmenter sous l’effet de la dysbiose, du gluten, du stress ou d’une alimentation déséquilibrée. Ce relâchement des jonctions — appelé leaky gut ou hyperperméabilité intestinale — permet le passage systémique d’antigènes, maintenant un état inflammatoire chronique de bas grade. Des études montrent que les taux sériques de zonuline sont corrélés à la sévérité de l’atopie et de l’asthme.
Il est remarquable de constater que cette relation intime entre l’intestin et le poumon n’est pas une découverte récente : en médecine traditionnelle chinoise, le Poumon (P) et le Gros Intestin (GI) forment depuis plus de deux millénaires le couple Yin/Yang de l’élément Métal — une association fonctionnelle codifiée dans les textes fondateurs de la médecine chinoise, qui trouve aujourd’hui sa validation moléculaire.
2.4 Stress, axe HPA et hyperréactivité allergique
Le cortisol endogène est l’un des anti-inflammatoires les plus puissants de l’organisme. Une fatigue chronique des surrénales — d’abord hypercortisolisme prolongé, puis effondrement du cortisol — est directement corrélée à une hyperréactivité allergique accrue. Le stress perturbe également la composition du microbiote, créant un cercle vicieux :
inflammation → dysbiose → allergie → fatigue → stress → inflammation.
2.5 Dimension épigénétique et transmission intergénérationnelle
Des modifications de la méthylation des promoteurs de gènes pro-Th2 (notamment IL-4 et IL-13) peuvent être induites par l’alimentation maternelle, le microbiome intestinal in utero et l’exposition aux polluants. Ces modifications sont potentiellement réversibles par l’alimentation et la supplémentation ciblée — l’une des raisons pour lesquelles intervenir précocement, et pas seulement lors des crises, a un sens clinique fort.
3. Alimentation anti-inflammatoire : le pilier fondamental
À retenir
Souvent négligé au profit des compléments alimentaires, le facteur nutritionnel quotidien est le levier le plus puissant et le plus durable. Les compléments optimisent un terrain alimentaire sain ; ils ne peuvent pas compenser une alimentation chroniquement déséquilibrée.
3.1 Réduire la charge pro-inflammatoire
- Acides gras oméga-6 en excès (huiles de tournesol, de maïs, margarines) : précurseurs directs de l’acide arachidonique → leucotriènes et prostaglandines pro-inflammatoires.
- Sucres raffinés et index glycémique élevé : amplifient le stress oxydatif et aggravent la perméabilité intestinale.
- Alcool : histaminolibérateur direct et perturbateur du microbiote. À limiter significativement en période pollinique.
- Aliments histaminolibérateurs (fromages affinés, charcuteries, tomates, fraises, épinards, vins) : majorent la charge histaminique totale chez les sujets hypersensibles.
À l’inverse, les acides gras oméga-3 (EPA/DHA) des poissons gras (saumon sauvage, maquereau, sardines) sont les précurseurs des résolvines et protectines — molécules pro-résolution de l’inflammation, contre-pied direct des leucotriènes. Rééquilibrer le ratio oméga-3/oméga-6 (ou oméga-3/acide arachidonique = w3/AA) est fondamental dans toute stratégie anti-allergique sérieuse.
3.2 Aliments sources de quercétine naturelle
La quercétine étant l’antihistaminique naturel le mieux documenté (voir section 4), enrichir l’alimentation en sources naturelles est une base solide : câpres (source la plus concentrée au monde), oignon rouge, pomme avec peau, brocoli, thé vert.
Ces aliments synergisent avec la supplémentation pour un effet continu sur la stabilisation des mastocytes tout au long de la journée.

4. Micronutrition : restauration du terrain et stabilisation membranaire
4.1 Modulation du microbiote : les probiotiques
💡 Pour les non-spécialistes
Votre intestin héberge des milliards de bactéries qui éduquent votre système immunitaire en permanence. Si ces bactéries sont déséquilibrées, votre immunité sur-réagit aux pollens. Les probiotiques aident à remettre ce système à l’équilibre — un travail de fond qui nécessite au minimum 6 à 8 semaines pour produire ses effets.
Lactobacillus rhamnosus GG (LGG) est la souche la plus documentée dans l’allergie respiratoire. Elle induit l’expression du facteur de transcription FoxP3, caractéristique des Tregs, favorisant la production d’IL-10 qui supprime la synthèse d’IgE. Elle renforce également la barrière intestinale, diminuant la charge antigénique systémique.
Posologie indicative : 10 à 20 milliards d’UFC par jour à jeun, en cure d’au moins 6 semaines avant la saison pollinique.
L’efficacité des probiotiques est amplifiée par les prébiotiques (inuline, FOS, pectines), qui nourrissent la flore endogène. La fermentation produit des acides gras à chaîne courte (AGCC) — butyrate, acétate, propionate — qui agissent directement sur les cellules immunitaires et réduisent l’inflammation intestinale locale, mais également pulmonaire via l’axe intestin-poumon.
4.2 La quercétine : le stabilisateur mastocytaire naturel
La quercétine, flavonoïde présent dans de nombreux fruits et légumes, est l’un des agents naturels les mieux documentés contre l’allergie. Ses mécanismes d’action sont multiples et complémentaires :
- Stabilisation des mastocytes : elle inhibe les canaux calciques membranaires, bloquant l’afflux de calcium intracellulaire nécessaire à la libération d’histamine. Son mécanisme est comparable à celui du cromoglycate de sodium (Lomudal®, Opticrom®), médicaments de référence en prophylaxie des rhinites et conjonctivites allergiques, dont le mode d’action repose précisément sur la stabilisation des mastocytes.
- Inhibition enzymatique : elle freine la 5-lipoxygénase (réduisant la production de leucotriènes) et la phospholipase A2, intervenant ainsi dès les premières étapes de la cascade inflammatoire.
- Modulation des cytokines : elle supprime la production d’IL-4 et d’IL-13 par les lymphocytes Th2, agissant en amont sur la déviation immunitaire allergique.
La posologie documentée dans les essais cliniques sur la rhinite allergique se situe entre 250 et 500 mg par jour, répartis en deux prises, de préférence au cours des repas. Associée à des sources alimentaires riches (câpres, oignon rouge, pomme), elle développe un effet synergique et continu sur la stabilisation mastocytaire tout au long de la journée.

4.3 Cofacteurs essentiels : vitamine D3 et zinc
Vitamine D3
Les mastocytes expriment le récepteur à la vitamine D (VDR). En présence de calcitriol, ce récepteur interfère avec des voies de signalisation clés, inhibant l’activation allergique des mastocytes. Une carence — très fréquente en France, y compris en région méditerranéenne — conduit à une instabilité mastocytaire et à une augmentation des IgE sériques.
La correction documentée de cette carence (objectif 25(OH)D entre 60 et 80 ng/mL en médecine fonctionnelle) est un prérequis non négociable dans tout protocole anti-allergique.
Zinc
Le zinc inhibe la voie NF-κB, véritable « maître interrupteur » de l’inflammation. Une carence favorise l’activation spontanée de cette voie, augmentant la sécrétion d’histamine et de cytokines pro-inflammatoires. Il joue également un rôle structurel dans les protéines des jonctions serrées intestinales, contribuant à refermer le leaky gut.
Le bisglycinate de zinc est la forme la mieux absorbée et la mieux tolérée sur le plan digestif.
5. Phytothérapie : approche systémique par les extraits de plantes
La phytothérapie utilise la complexité moléculaire du totum végétal pour agir simultanément sur plusieurs cibles biochimiques — une polyvalence que ne peut égaler une monothérapie pharmacologique.
5.1 Plantago lanceolata (plantain) — Le protecteur de la muqueuse
Le plantain lancéolé est historiquement reconnu pour ses vertus apaisantes, aujourd’hui étayées par la phytochimie moderne. Son principe actif majeur, l’aucuboside, inhibe la voie 5-LOX (réduction des leucotriènes), modère la production de NO par les macrophages (limitation de l’œdème local), et exerce une action antihistaminique indirecte via les phényléthanoïdes. Indication prioritaire : rhinites congestives avec rhinorrhée abondante, agissant comme astringent muqueux et protecteur épithélial.
5.2 Perilla frutescens (perilla) — Le bouclier anti-Th2
Issue de la médecine Kampo, la Périlla est une référence dans la gestion de l’atopie. Son acide rosmarinique inhibe spécifiquement la transcription d’IL-4 et d’IL-5, freinant recrutement éosinophilique et production d’IgE. Des essais cliniques ont montré une réduction significative des symptômes (prurit nasal, larmoiement) et des taux sériques d’IgE chez les patients traités par extrait standardisé.
5.3 Urtica dioica (ortie) — L’antagoniste H1 végétal
La feuille d’ortie est un anti-allergique puissant : antagonisme compétitif des récepteurs H1, inhibition de la tryptase mastocytaire et des enzymes COX-1 et COX-2. Une étude randomisée en double aveugle a montré une amélioration des symptômes de rhinite allergique supérieure au placebo après une semaine de traitement.
5.4 Ammi visnaga — Le précurseur du cromoglycate
Ammi visnaga mérite une attention particulière pour sa valeur scientifique et historique. Ses furanochromones — khelline et visnagine — sont le précurseur structural direct du cromoglycate de sodium, médicament de référence en prophylaxie allergique. L’industrie pharmaceutique a isolé et synthétisé ce principe actif qui existait déjà dans cette plante.
L’extrait total conserve l’ensemble des synergies du totum végétal : stabilisation mastocytaire, bronchodilatation, antispasmodique bronchique — particulièrement précieux en cas de composante asthmatique.
5.5 Nigella sativa (nigelle, cumin noir) — La thymoquinone anti-leucotriènes
La thymoquinone du cumin noir est un inhibiteur puissant de la synthèse des leucotriènes, avec des propriétés bronchodilatatrices documentées. Des essais cliniques ont montré une réduction des symptômes de rhinite comparable à la loratadine pour certains critères d’évaluation, associée à une baisse des éosinophiles sanguins.
5.6 Autres plantes pertinentes
Scutellaire du Baïkal (Scutellaria baicalensis) : riche en baicaline, elle agit en synergie avec la Périlla pour inhiber la voie Th2 et la production d’IgE.
Pétasite (Petasites hybridus) : son extrait standardisé en pétasine présente une efficacité sur la rhinite allergique comparable à certains antihistaminiques H1, sans effet sédatif — un avantage majeur en pratique quotidienne.
6. Gemmothérapie : la puissance des tissus méristématiques
La gemmothérapie utilise les bourgeons et jeunes pousses — tissus en pleine division cellulaire — riches en phytohormones (auxines, gibbérellines) et en facteurs de croissance. Elle vise une régulation systémique et profonde du terrain.
6.1 Ribes nigrum (cassis) — La pierre angulaire
Le bourgeon de cassis est la clé de voûte de toute stratégie anti-allergique en gemmothérapie. Son action endocrinienne — dite « cortisol-like » — consiste à stimuler le cortex surrénalien pour favoriser la sécrétion physiologique de cortisol, agissant comme un véritable adaptogène de l’axe Hypothalamo-Hypophyso-Surrénalien.
Contrairement aux corticoïdes de synthèse, il ne met pas la glande au repos mais la soutient fonctionnellement. Il inhibe également la migration des macrophages et la libération de médiateurs pro-inflammatoires.
Indispensable en traitement de fond, et à doses rapprochées lors des crises aiguës.

6.2 Viburnum lantana (viorne) — Le spécialiste respiratoire
Antispasmodique bronchique puissant, la viorne régule et apaise le système neurovégétatif pulmonaire, levant le bronchospasme qui accompagne souvent la rhinite : toux spasmodique, oppression thoracique, sibilances.
Elle est très fréquemment associée au cassis pour une synergie d’action sur l’ensemble de l’arbre respiratoire.
6.3 Fagus sylvatica (hêtre) — L’antihistaminique de terrain
Le bourgeon de hêtre bloque la dégranulation des mastocytes et des histiocytes, réduisant la libération d’histamine circulante, tout en stimulant les macrophages hépatiques pour favoriser l’élimination des complexes immuns. Spécifiquement indiqué lorsque le prurit (nasal, oculaire, cutané) est le symptôme prédominant.
6.4 Betula pubescens (bouleau pubescent) — Le draineur de fond
Draineur hépatorénal majeur, le bouleau active l’élimination pour réduire la surcharge toxinique qui entretient l’hyperréactivité immunitaire.
Son usage est particulièrement pertinent en cure préventive, plusieurs semaines avant la saison pollinique.
7. Aromathérapie : des molécules volatiles pour l’arbre respiratoire
Les huiles essentielles (HE), par leur volatilité et leur lipophilie, pénètrent quasi instantanément les muqueuses, offrant une réponse pharmacologique rapide.
Leur puissance impose rigueur et précision dans leur usage. Les contre-indications spécifiques à chaque huile sont détaillées en section 10.
7.1 Les huiles à 1,8-cinéole : anti-inflammatoires respiratoires de première ligne
Le 1,8-cinéole (eucalyptol) est le composé aromatique le mieux documenté cliniquement pour les pathologies respiratoires allergiques : inhibition de NF-κB, réduction d’IL-4, IL-5 et IL-13 (action directe sur la voie Th2), inhibition des COX et de la 5-LOX, propriétés mucolytiques et bronchodilatatrices.
Eucalyptus radiata
Riche en 1,8-cinéole (65–75 %), avec un profil plus doux que l’eucalyptus globulus, il est bien toléré par les voies respiratoires supérieures et peut être utilisé en diffusion ou inhalation. Son action anti-inflammatoire sur les muqueuses nasales et bronchiques est documentée, ainsi que sa capacité à réduire l’hyperréactivité bronchique.
Ravintsara — Cinnamomum camphora ct. cinéole
Le ravintsara malgache est un chef de file parmi les HE à cinéole : très riche en 1,8-cinéole (55–65 %), avec un profil d’une grande douceur et d’une excellente tolérance, y compris pour un usage prolongé. Il présente en outre des propriétés immunostimulantes et antivirales complémentaires, précieuses chez les patients dont les crises allergiques favorisent les surinfections virales. C’est l’HE à privilégier pour un usage régulier en diffusion atmosphérique.
Niaouli — Melaleuca quinquenervia ct. cinéole
Le niaouli est une alternative très intéressante, riche en 1,8-cinéole (45–55 %) mais avec un profil chimique plus complexe intégrant du viridiflorol et des sesquiterpènes. Cette complexité lui confère une action tonique et protectrice spécifique sur les muqueuses (nasales, bronchiques, digestives), avec des propriétés anti-inflammatoires et légèrement décongestionnantes. Sa tolérance cutanée est excellente — il peut être appliqué dilué sur le thorax ou la voûte plantaire. Il est également utile chez les patients présentant des sinusites chroniques associées à la rhinite allergique.
7.2 Tanacetum annuum (tanaisie annuelle) — L’antihistaminique bleu
À ne pas confondre avec la tanaisie vulgaire (neurotoxique), la tanaisie annuelle est une perle de l’aromathérapie anti-allergique. Sa couleur bleu indigo est due au chamazulène, sesquiterpène formé lors de la distillation à partir de la matricine. Il inhibe puissamment la libération d’histamine par les mastocytes et réduit l’érythème et l’œdème tissulaire. En olfaction ou application locale diluée sur les sinus (jamais près des yeux), c’est un rescue anti-allergique remarquable.
7.3 Lavandula angustifolia (lavande vraie) — L’antihistaminique doux
Le linalol et l’acétate de linalyle, constituants majoritaires de la lavande vraie de haute altitude, exercent des propriétés antihistaminiques et antispasmodiques documentées. Son excellente tolérance en fait une option de premier choix pour l’olfaction prolongée. Elle calme également le système nerveux autonome, dont l’hyperactivité aggrave les crises allergiques.
7.4 Artemisia dracunculus (estragon) — Usage ponctuel et encadré
L’HE d’estragon reste un antispasmodique puissant pour les quintes d’éternuements spasmodiques intenses. Son estragole induit une relaxation directe des muscles lisses bronchiques, ce qui rend cette huile essentielle très utile en cas de crise ponctuelle.
⚠️ Sécurité — estragon
L’estragole est classé génotoxique et cancérigène chez les rongeurs à forte dose. Usage strictement ponctuel, voie olfactive de préférence. Contre-indiqué chez la femme enceinte, allaitante et l’enfant de moins de 12 ans. Ne pas utiliser en continu.
8. Mycothérapie : immunomodulation profonde par les champignons
Les champignons médicinaux offrent une approche unique : ils ne suppriment pas l’immunité mais la rééduquent, grâce à leurs bêta-glucanes et triterpènes — une action adaptogène et normalisatrice que peu d’autres agents naturels possèdent à ce niveau.
8.1 Ganoderma lucidum (reishi) — Le modulateur de référence
Le reishi est le champignon de référence pour les désordres allergiques. Sa fraction triterpénique (acides ganodériques C et D) inhibe la voie NF-κB dans les mastocytes et les lymphocytes T, bloquant à la source la transcription des cytokines pro-inflammatoires (IL-4, IL-5). Les acides ganodériques empêchent également la libération d’histamine par les mastocytes, sans effet sédatif. Ses polysaccharides agissent comme prébiotiques, modulant le microbiote vers un profil anti-inflammatoire. C’est un agent de fond dont les effets se déploient sur plusieurs semaines.
8.2 Agaricus blazei Murill (ABM) — Le rééquilibrant Th1/Th2
Très riche en bêta-glucanes, l’ABM rééquilibre le ratio Th1/Th2 en diminuant les IgE spécifiques. Des essais cliniques chez des patients allergiques aux pollens de bouleau ont montré une réduction significative de l’infiltrat inflammatoire et des marqueurs d’activation éosinophilique. Son mode d’action, centré sur la stimulation des cellules NK et la régulation des lymphocytes T, lui confère un profil complémentaire à celui du reishi.
8.3 Cordyceps sinensis — L’antiallergique et le soutien énergétique
Le cordyceps cible l’hyperréactivité bronchique et l’infiltration éosinophilique via inhibition des voies p38-MAPK et NF-κB. Il présente une action bronchodilatatrice documentée, particulièrement précieuse chez les patients à composante asthmatique.
Son soutien mitochondrial — via la stimulation de la synthèse d’ATP — est un atout clinique majeur chez les patients présentant une fatigue chronique liée à l’allergie prolongée, tableau fréquent et souvent sous-reconnu dans la prise en charge standard.

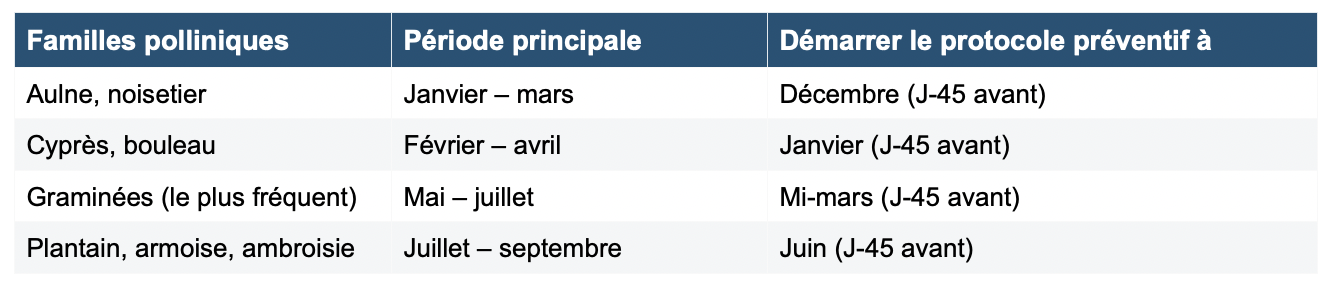
9. Calendrier pollinique et protocoles intégratifs
9.1 Calendrier pollinique — anticiper pour agir
La gestion de la rhinite allergique saisonnière exige d’anticiper. Voici les grandes fenêtres de sensibilisation en France métropolitaine :
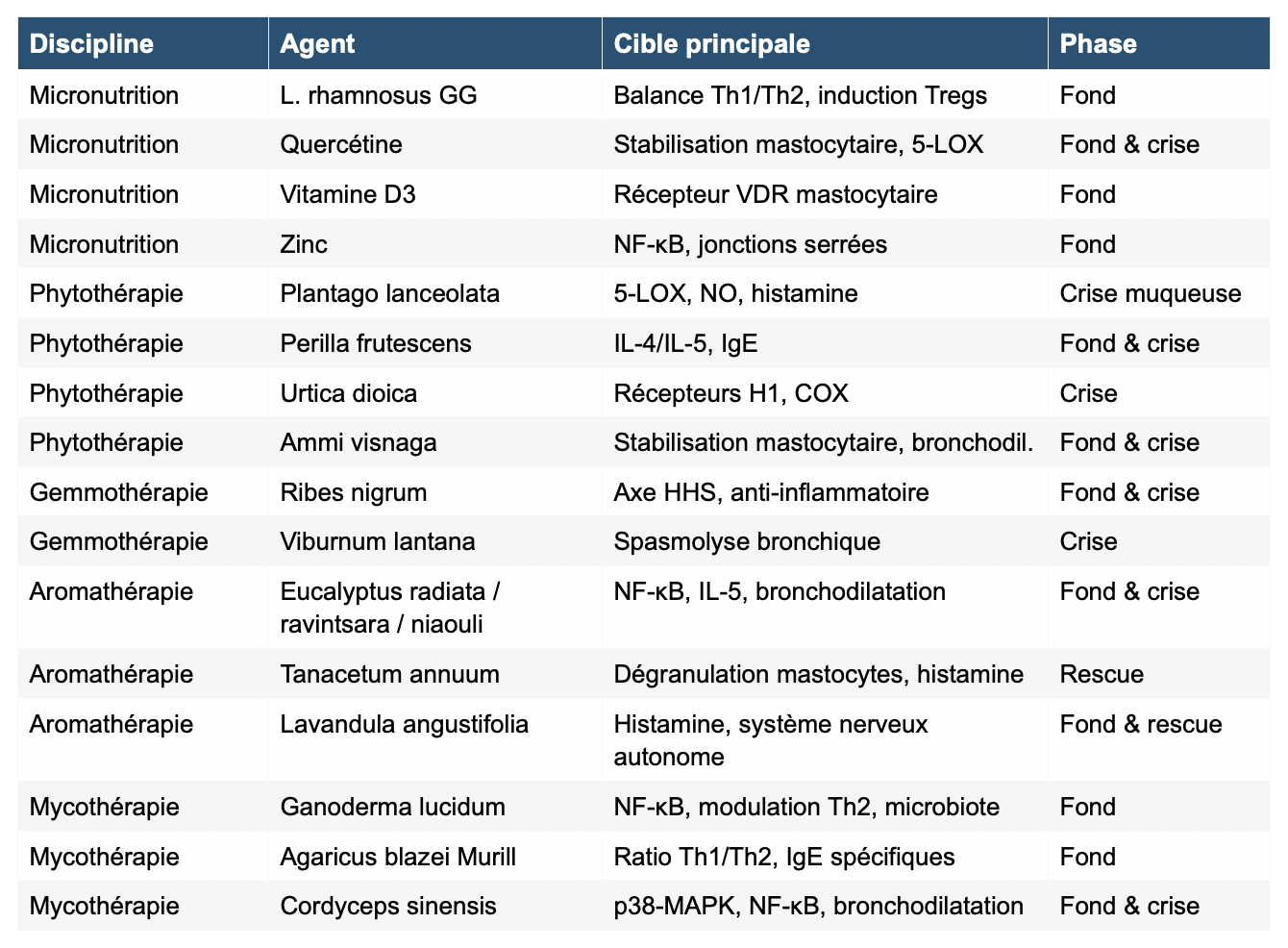
9.2 Tableau de synthèse des mécanismes d’action
9.3 Protocole 1 — Stabilisation du terrain (J-45 avant la saison)
Objectif : corriger la dysbiose, renforcer la barrière intestinale et réorienter la réponse Th2 avant l’exposition massive aux pollens.
- Probiotiques : L. rhamnosus GG (10 à 20 milliards UFC/jour) à jeun.
- Réparation barrière : L-Glutamine + zinc bisglycinate + vitamine D3 (dosage 25(OH)D préalable recommandé).
- Quercétine : 250 à 500 mg/jour pour initier la stabilisation membranaire, de préférence au cours des repas.
- Gemmothérapie : Ribes nigrum (Cassis) BG matin (soutien surrénalien) + Betula pubescens (Bouleau) BG soir (drainage hépatorénal).
- Mycothérapie : Ganoderma lucidum (Reishi) (triterpènes + polysaccharides) quotidiennement.
- Diffusion atmosphérique : Ravintsara HE ou Eucalyptus radiata HE le matin, 10 à 15 minutes, pour un soutien immunitaire de fond.
- Alimentation : Augmenter les oméga-3, réduire les oméga-6 et sucres raffinés. Régime pauvre en histamine les 2 semaines précédant la saison pollinique.
9.4 Protocole 2 — Gestion de la crise aiguë
Objectif : bloquer la libération des médiateurs, apaiser l’inflammation et lever le spasme en phase d’exposition.
- Quercétine : Augmentation à 500 mg/jour, matin et soir, associée à un extrait de Perilla frutescens standardisé en acide rosmarinique.
- Plantago lanceolata : Teinture-mère en extrait fluide, ou EPS, ou gélules à défaut, prise régulière pour assécher la rhinorrhée et protéger les muqueuses.
- Nigella sativa : En complément pour l’action anti-leucotriènes.
- Gemmothérapie de crise : Ribes nigrum (Cassis) 3 fois/jour ; + Viburnum lantana (Viorne) si oppression thoracique ; + Fagus sylvatica (Hêtre) si prurit prédominant.
- Aromathérapie de soutien : Diffusion d’Eucalyptus radiata ou de ravintsara 3 × 15 min/jour. Niaouli en application diluée sur le thorax ou la voûte plantaire. Lavande vraie en olfaction directe lors des crises de spasme.
- Rescue immédiat : 1 goutte de Tanacetum annuum (Tanaisie) sur mouchoir en olfaction lors des quintes. Usage strictement ponctuel.
10. Limites, contre-indications et quand consulter
Information importante
Les stratégies présentées dans cet article sont complémentaires et non substitutives à un suivi médical. En cas de symptômes sévères, d’asthme associé non contrôlé, ou d’aggravation malgré la prise en charge, la consultation d’un allergologue est indispensable.
10.1 Contre-indications générales
Les contre-indications suivantes concernent les agents présentés dans cet article et doivent être soigneusement vérifiées avant toute mise en place d’un protocole.
- Huiles essentielles à 1,8-cinéole (eucalyptus, ravintsara, niaouli) et asthme : les huiles essentielles à forte teneur en 1,8-cinéole sont formellement contre-indiquées chez les patients asthmatiques non stabilisés, par risque de bronchospasme réflexe. Chez l’asthmatique bien équilibré, leur utilisation reste possible uniquement en diffusion atmosphérique à distance et jamais en application nasale directe ni en inhalation à chaud. Avis médical préalable indispensable.
- Enfants de moins de 7 ans : toutes les HE à 1,8-cinéole (eucalyptus, ravintsara) sont contre-indiquées (risque de spasme laryngé). La lavande vraie et le niaouli restent parmi les plus tolérées, mais nécessitent une dilution importante et un avis pédiatrique.
- Femme enceinte et allaitante : HE d’estragon formellement contre-indiquée. Eucalyptus radiata et ravintsara : éviter au 1er trimestre. La lavande vraie est parmi les plus sûres à partir du 2e trimestre. Pour les gemmothérapies et phytothérapies, avis médical requis.
- Épilepsie : les HE riches en camphre (à différencier du cinéole) sont contre-indiquées. Le ravintsara, bien que doux, doit être utilisé avec précaution.
- Interactions médicamenteuses : la quercétine peut interagir avec les quinolones, la ciclosporine et certains anticoagulants. Le reishi et le cordyceps potentialisent les anticoagulants et les antiplaquettaires.
- Immunodépression sévère ou traitement immunosuppresseur : les champignons médicinaux nécessitent un avis médical préalable.
- Allergie aux Apiacées (céleri, carotte) : prudence avec Ammi visnaga (même famille botanique).
10.2 Quand l’approche intégrative ne suffit pas
L’approche intégrative trouve ses limites dans plusieurs situations exigeant une prise en charge spécialisée urgente :
- Asthme sévère non contrôlé ou crise d’asthme aiguë : urgence médicale — bronchodilatateurs et corticoïdes systémiques en première ligne.
- Choc anaphylactique : urgence vitale absolue — adrénaline injectable, appel du SAMU, hospitalisation.
- Polyallergies complexes ou formes évolutives : indication à évaluer une désensibilisation immunologique spécifique (SIT) avec un allergologue.
Le diagnostic allergologique formel (prick-tests, dosage des IgE spécifiques, bilan biologique) reste la base indispensable de toute prise en charge personnalisée efficace de ces situations.
11. Conclusion — De la gestion symptomatique à la restauration de la tolérance
La rhinite allergique saisonnière est bien plus qu’un désagrément printanier. Elle est le reflet d’une dysrégulation systémique impliquant l’axe intestin-poumon, l’équilibre neuro-endocrinien, la stabilité membranaire et l’intégrité épigénétique. La comprendre dans toute sa complexité, c’est ouvrir la porte à une prise en charge véritablement transformatrice.
L’analyse biochimique présentée dans cet article confirme la pertinence scientifique d’agents naturels longtemps relégués au rang de médecine empirique : le plantain pour l’inflammation muqueuse, le cassis pour le soutien surrénalien, la quercétine pour la stabilisation mastocytaire, le ravintsara et le niaouli pour leur action anti-inflammatoire respiratoire documentée, le reishi pour la rééducation immunitaire profonde. Ces approches agissent sur les mêmes cibles moléculaires que les médicaments de référence — avec un dossier scientifique solide et en constante croissance.
La prise en charge optimale devrait systématiquement intégrer une évaluation du microbiote et de la perméabilité intestinale, une correction micronutritionnelle précoce et une stratégie alimentaire anti-inflammatoire.
Transformons la gestion saisonnière de l’allergie d’une lutte symptomatique répétée en une véritable restauration durable de la tolérance immunitaire.
« L’objectif de la médecine de terrain n’est pas de supprimer la réponse allergique —
c’est de rendre l’organisme suffisamment robuste pour qu’il n’ait plus besoin de la déclencher. »
Références bibliographiques
- Mlcek J, Jurikova T, Skrovankova S, Sochor J. Quercetin and Its Anti-Allergic Immune Response. Molecules. 2016;21(5):623. doi:10.3390/molecules21050623
- Zajac AE, Adams AS, Turner JH. A systematic review and meta-analysis of probiotics for the treatment of allergic rhinitis. Int Forum Allergy Rhinol. 2015;5(6):524–32. doi:10.1002/alr.21492
- Palomares O, Martín-Fontecha M, Lauener R, et al. Regulatory T cells and immune regulation of allergic diseases: roles of IL-10 and TGF-β. Genes Immun. 2014;15(8):511–20. doi:10.1038/gene.2014.45
- Fiocchi A, Pawankar R, Cuello-Garcia C, et al. World Allergy Organization-McMaster University Guidelines for Allergic Disease Prevention (GLAD-P): Probiotics. World Allergy Organ J. 2015;8(1):4. doi:10.1186/s40413-015-0055-2
- Rösner S, Harrington P, Gupta M, et al. Effects of repeated oral intake of a quercetin-containing supplement on allergic reaction: a randomized, placebo-controlled, double-blind parallel-group study. Eur Rev Med Pharmacol Sci. 2020;24(8):4331–45. doi:10.26355/eurrev_202004_21026
- Guo Y, Li X, Zhao Z, et al. The Efficacy of Quercetin in Attenuating Oxidative Stress and Clinical Symptoms in Allergic Rhinitis: A Systematic Review. Heighpubs Otolaryngol Rhinol. 2020. doi:10.29328/journal.hor.1001032
- Roschek B Jr, Fink RC, McMichael M, Alberte RS. Nettle extract (Urtica dioica) affects key receptors and enzymes associated with allergic rhinitis. Phytother Res. 2009;23(7):920–6. doi:10.1002/ptr.2763
- Samuelsen AB. The traditional uses, chemical constituents and biological activities of Plantago major L. A review. J Ethnopharmacol. 2000;71(1–2):1–21. doi:10.1016/S0378-8741(00)00212-9
- Camilleri M. Leaky gut: mechanisms, measurement and clinical implications in humans. Gut. 2019;68(8):1516–26. doi:10.1136/gutjnl-2019-318427
- Trompette A, Gollwitzer ES, Yadava K, et al. Gut microbiota metabolism of dietary fiber influences allergic airway disease and hematopoiesis. Nat Med. 2014;20(2):159–66. doi:10.1038/nm.3444
- Sanbongi C, Takano H, Osakabe N, et al. Rosmarinic acid in perilla extract inhibits allergic inflammation induced by mite allergen, in a mouse model. Clin Exp Allergy. 2004;34(6):971–7. doi:10.1111/j.1365-2222.2004.01979.x
- Mittman P. Randomized, double-blind study of freeze-dried Urtica dioica in the treatment of allergic rhinitis. Planta Med. 1990;56(1):44–7. doi:10.1055/s-2006-960881
- Friedman M, Henika PR. Khellin and Visnagin, Furanochromones from Ammi visnaga (L.) Lam., as Potential Bioherbicides. J Agric Food Chem. 2016;64(47):8966–72. doi:10.1021/acs.jafc.6b04220
- Theoharides TC, Tsilioni I, Conti P. Vitamin D contributes to mast cell stabilization. Eur J Pharmacol. 2017;795:10–11. doi:10.1016/j.ejphar.2016.12.008
- Hong SW, Kim MR, Lee EY, et al. Zinc Deficiency and Zinc Supplementation in Allergic Diseases. Nutrients. 2024;16(15):2427. doi:10.3390/nu16152427
- Juergens UR, Engelen T, Racke K, Stöber M, Gillissen A, Vetter H. Inhibitory activity of 1,8-cineole (eucalyptol) on cytokine production in cultured human lymphocytes and monocytes. Pulm Pharmacol Ther. 2004;17(5):281–7. doi:10.1016/j.pupt.2004.06.002
- Sadlon AE, Lamson DW. Immune-modifying and antimicrobial effects of Eucalyptus oil and simple inhalation devices. Altern Med Rev. 2010;15(1):33–47.
- Horváth G, Ács K. Essential oils in the treatment of respiratory tract diseases highlighting their role in bacterial infections and their anti-inflammatory action: a review. Flavour Fragr J. 2015;30(5):331–41. doi:10.1002/ffj.3252
- Peana AT, D’Aquila PS, Panin F, Serra G, Moretti MD. Anti-inflammatory activity of linalool and linalyl acetate constituents of essential oils. Phytomedicine. 2002;9(8):721–6. doi:10.1078/094471102321621322
- Obolskiy D, Pischel I, Feistel B, Glotov N, Heinrich M. Artemisia dracunculus L. (tarragon): a critical review of its traditional use, chemical composition, pharmacology, and safety. J Agric Food Chem. 2011;59(21):11367–84. doi:10.1021/jf203277w
- Zhang W, Tao J, Yang X, et al. Antitumor effects of two Ganoderma lucidum extracts on the growth of lung cancer cells in vitro and in vivo. Oncol Rep. 2014;31(3):1141–51. doi:10.3892/or.2013.2960
- Hetland G, Johnson E, Lyberg T, Kvalheim G. The Mushroom Agaricus blazei Murill Elicits Medicinal Effects on Tumor, Infection, Allergy, and Inflammation. J Immunol Res. 2011;2011:157015. doi:10.1155/2011/157015
- Jung HJ, Kim HJ, Song YC, et al. Anti-Inflammatory Effects of a Cordyceps sinensis Mycelium Culture Extract (Cs-4) on Rodent Models of Allergic Rhinitis and Asthma. J Ethnopharmacol. 2020;261:112504. doi:10.1016/j.jep.2020.112504
- Université de Lille. La gemmothérapie à l’officine. Thèse de doctorat en pharmacie. 2025. Disponible sur : pepite-depot.univ-lille.fr [Consulté le 2 mars 2026]
- Ellertsen LK, Hetland G. An Extract of the Medicinal Mushroom Agaricus blazei Murill administered to Birch Allergic Blood Donors. Int Arch Allergy Immunol. 2009;152(4):376–85. doi:10.1159/000307560
- Palomares O, et al. The role of regulatory T cells in the prevention of allergic diseases. Allergy. 2010;65(5):535–43. doi:10.1111/j.1398-9995.2010.02381.x
- Igarashi M, Miyazaki Y. Applications of Perilla frutescens Extracts in Clinical Practice. Antioxidants (Basel). 2023;12(3):727. doi:10.3390/antiox12030727
- Takano H, Osakabe N, Sanbongi C, et al. Extract of Perilla frutescens enriched for rosmarinic acid, a polyphenolic phytochemical, inhibits seasonal allergic rhinoconjunctivitis in humans. Exp Biol Med. 2004;229(3):247–54. doi:10.1177/153537020422900305
- Roschek B Jr, Fink RC, McMichael MD, Li D, Alberte RS. Nettle extract (Urtica dioica) affects key receptors and enzymes associated with allergic rhinitis. Phytother Res. 2009;23(7):920–6. doi:10.1002/ptr.2763
- Lund VJ, Scadding GK. Allergic rhinitis: a clinical update. Clin Otolaryngol. 2007;32(5):337–43. doi:10.1111/j.1749-4486.2007.01543.x
Vous souhaitez un accompagnement personnalisé ?
Chaque organisme est unique. Si vous souffrez de fatigue chronique, de troubles du sommeil ou de baisse d’énergie persistante, un bilan micronutritionnel peut identifier vos carences spécifiques et vous proposer un protocole adapté.
à lire dans la même catégorie
Physiologie de la Vitalité Hivernale & Stratégies de Relance Mitochondriale
Physiologie de la Vitalité Hivernale & Stratégies de Relance MitochondrialeIntroduction : Comprendre le "Creux de Février" Vous reconnaissez...